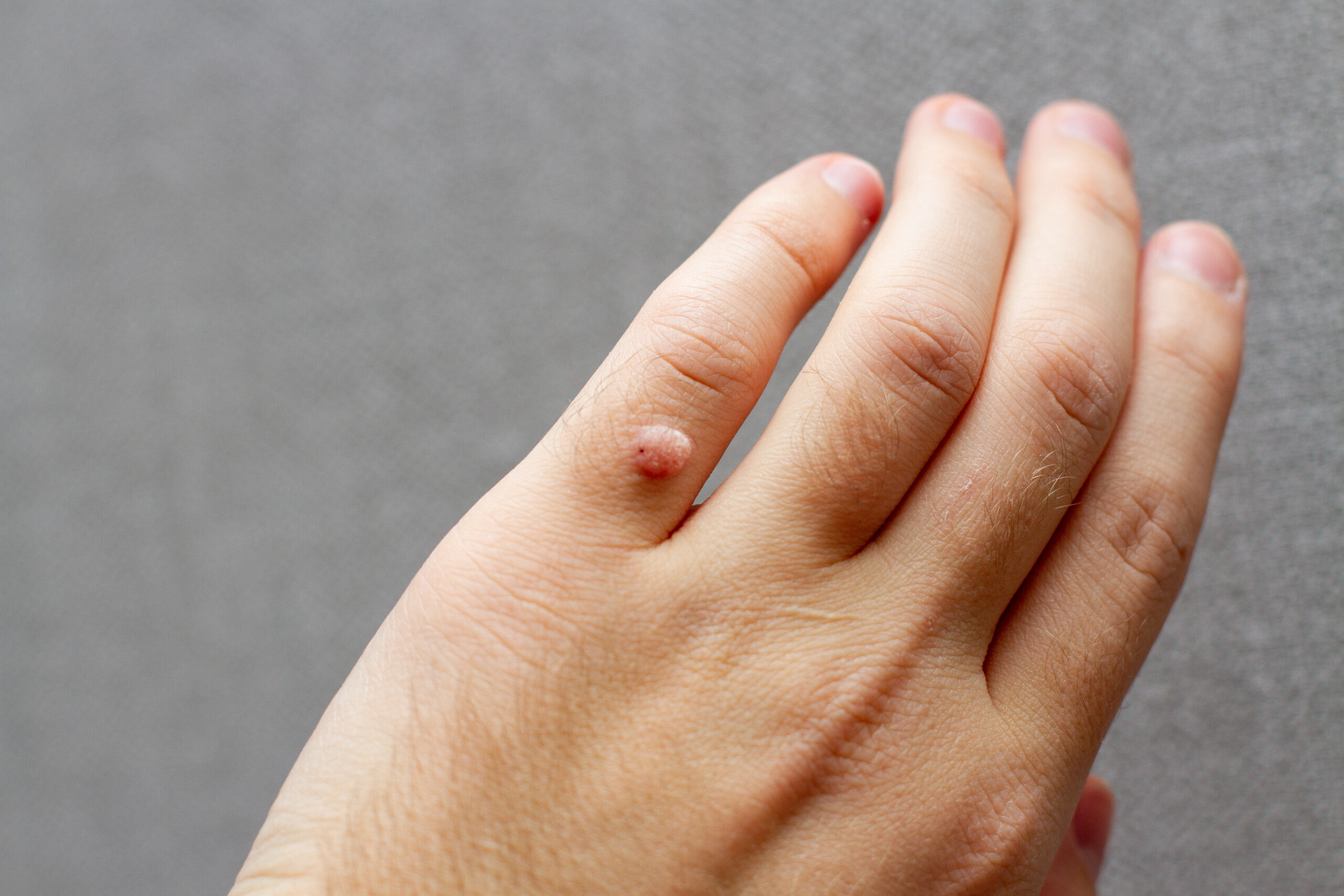
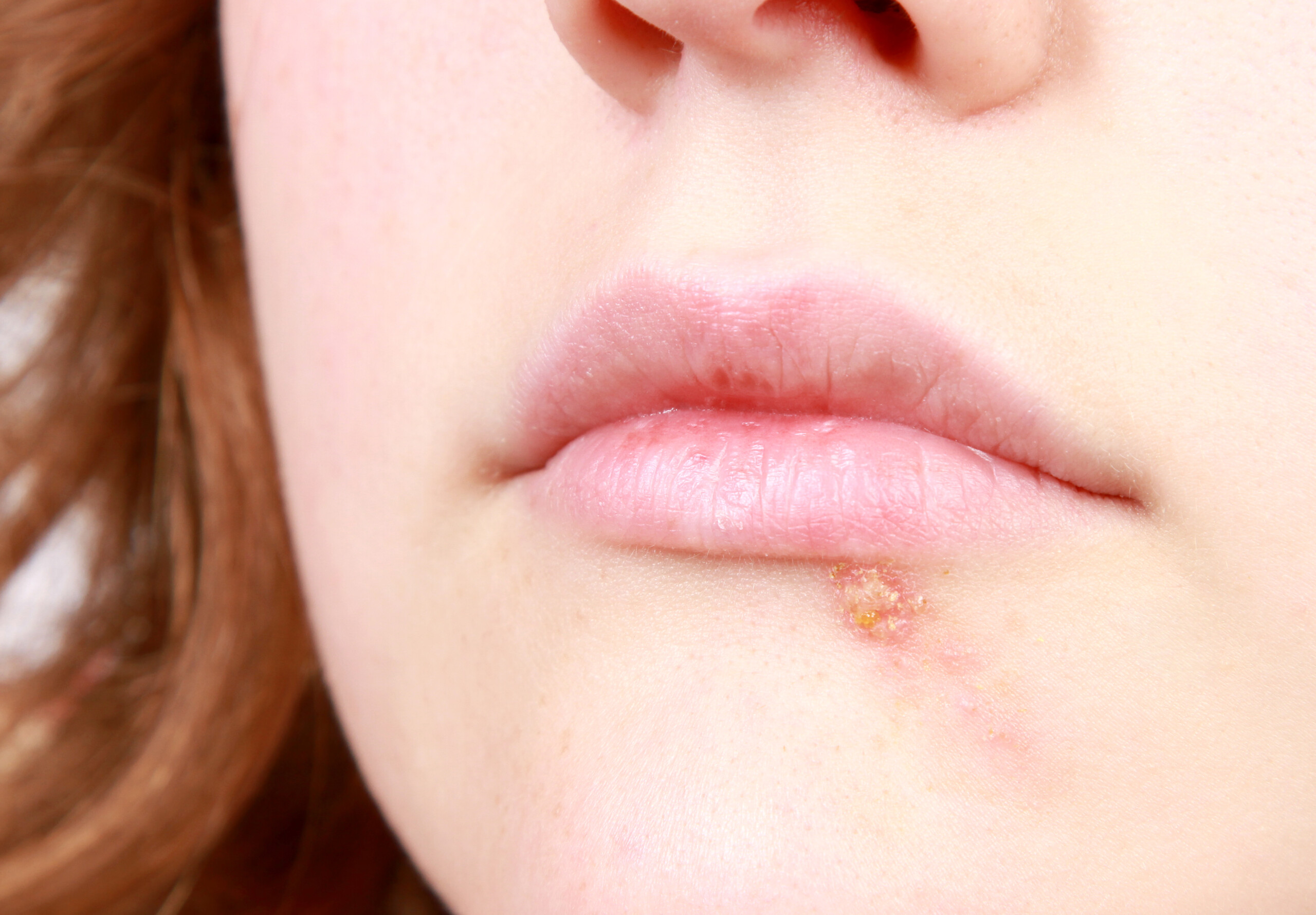
O HPV (Papilomavírus Humano) é uma infecção sexualmente transmissível extremamente comum. Embora muitas pessoas nunca apresentem sintomas, o vírus pode provocar desde verrugas genitais até lesões que evoluem para cânceres, como o de colo do útero, garganta, ânus e pênis.
Neste artigo, você vai entender o que causa o HPV, quais são os fatores de risco, como diagnosticar a infecção, de que maneira preveni-la e quais tratamentos estão disponíveis — inclusive o uso de vacinas imunoestimulantes em casos persistentes.
O que causa o HPV?
A principal forma de transmissão do HPV é o contato sexual, seja vaginal, anal ou oral. Além disso, o contato direto com a pele ou mucosa infectada também pode transmitir o vírus, mesmo sem penetração.
Embora o sistema imunológico consiga eliminar o HPV na maioria dos casos, em até dois anos, algumas pessoas desenvolvem infecções persistentes, o que aumenta o risco de complicações graves. Por essa razão, conhecer os fatores que favorecem essa evolução é essencial.
Quais são os fatores de risco?
Diversas condições aumentam as chances de contrair HPV ou de desenvolver formas persistentes do vírus. Veja os principais fatores:
-
Início precoce da vida sexual;
-
Múltiplos parceiros sexuais;
-
Não usar preservativo nas relações;
-
Tabagismo;
-
Imunidade baixa;
-
Presença de outras DSTs.
Além disso, indivíduos imunossuprimidos — como pacientes com HIV ou que usam medicamentos imunossupressores — apresentam risco muito maior. Por esse motivo, precisam de acompanhamento médico mais rigoroso.
Como é feito o diagnóstico?
O diagnóstico depende do tipo de manifestação. Por exemplo, em mulheres, o exame preventivo (Papanicolau) é essencial para identificar alterações no colo do útero. Já em homens, o diagnóstico costuma ser clínico, baseado na observação de verrugas genitais ou lesões suspeitas.
Além disso, existem exames laboratoriais mais avançados, como PCR e captura híbrida, que detectam o DNA do HPV. Esses testes são especialmente úteis em situações com lesões de risco ou repetição de infecções. Portanto, fazer acompanhamento regular é fundamental.
Como prevenir o HPV?
A vacinação contra o HPV é a forma mais eficaz de prevenção. Ela está indicada para meninas e meninos a partir dos 9 anos e protege contra os tipos mais agressivos do vírus — aqueles que causam a maioria dos cânceres e verrugas genitais.
Entretanto, não basta apenas se vacinar. O uso de preservativos continua sendo uma medida importante, embora não ofereça proteção completa. Isso ocorre porque o vírus pode ser transmitido por áreas que o preservativo não cobre.
Além disso, fortalecer o sistema imunológico faz toda a diferença. Ter uma alimentação saudável, dormir bem, evitar o cigarro e controlar o estresse são atitudes que ajudam o corpo a combater infecções, incluindo o HPV. Desse modo, é possível reduzir os riscos de forma mais ampla.
Quando o HPV persiste, o que fazer?
Em alguns casos, o organismo não consegue eliminar o vírus. Quando a infecção ultrapassa dois anos, torna-se persistente e requer tratamento específico. Nesse contexto, entram em cena as vacinas imunoestimulantes.
Diferentemente da vacina preventiva, essas vacinas são usadas como estratégia terapêutica. Elas fortalecem a resposta imunológica e ajudam o corpo a controlar o HPV. Além disso, podem ser indicadas em casos de lesões recorrentes ou resistentes a outros tratamentos.
Frequentemente, as vacinas imunoestimulantes são combinadas com outros métodos, como cauterizações, medicamentos tópicos e ajustes na alimentação. Com isso, o paciente tem mais chances de alcançar o controle da infecção e evitar complicações futuras.
Perguntas Frequentes
1. O HPV tem cura?
Sim. Em grande parte dos casos, o próprio organismo elimina o vírus. Quando isso não acontece, há tratamentos que controlam os sintomas e ajudam o corpo a combater a infecção.
2. Todos os tipos de HPV causam câncer?
Não. Apenas alguns tipos são considerados de alto risco. Os demais provocam lesões benignas, como verrugas.
3. Homens também devem tomar a vacina?
Com certeza. A vacinação masculina protege contra verrugas genitais e reduz a transmissão do vírus para outras pessoas.
4. Quem já teve HPV pode se vacinar?
Sim. Mesmo após o contato com o vírus, a vacina pode proteger contra outros tipos e reduzir a recorrência de infecções.
5. As vacinas imunoestimulantes funcionam?
Sim. Elas são seguras e, quando bem indicadas, aumentam as chances de controle da infecção e regressão das lesões.
Se você está lidando com HPV ou deseja preveni-lo, procure orientação médica especializada. Com acompanhamento adequado, é possível viver com mais segurança, saúde e tranquilidade.
Referências bibliográficas:
ASBAI – Sociedade Brasileira de Alergia e Imunologia
by Dra. Laira Vidal
Share
by Dra. Laira Vidal
Share
STAY IN THE LOOP
Subscribe to our free newsletter.
Leave A Comment
As verrugas são lesões cutâneas benignas causadas pelo papilomavírus humano (HPV). Elas aparecem com frequência, especialmente em crianças e adultos jovens, e surgem em qualquer parte do corpo — sendo mais comuns nas mãos, dedos, joelhos e planta dos pés. Na maioria das vezes, as verrugas somem sozinhas. No entanto, em alguns casos, tornam-se persistentes e exigem tratamento especializado.
A infecção urinária de repetição é comum, especialmente em mulheres, e costuma ser causada pela bactéria E. coli. Pode ser prevenida com vacinas imunoestimulantes, que fortalecem o sistema imunológico e reduzem as crises.
Infecções de repetição na infância são comuns, mas podem indicar problemas quando ocorrem com muita frequência, como otites, pneumonias ou infecções respiratórias recorrentes. O diagnóstico deve considerar fatores como tipo de infecção, histórico familiar e exames laboratoriais. Muitas vezes, essas infecções estão associadas a doenças alérgicas, como rinite e asma, que deixam as mucosas mais vulneráveis. O tratamento inclui controle ambiental, uso de medicamentos e, em casos indicados, imunoterapia (vacina de alergia), que fortalece a imunidade e reduz as infecções.
O herpes simples de repetição é uma condição causada pelo vírus HSV, que pode ser reativado por fatores como estresse e baixa imunidade. O artigo explica as causas, fatores de risco e opções de tratamento, com destaque para antivirais e vacinas imunoestimulantes, que ajudam a reduzir a frequência das crises.